Tổng quan chung
Triệu chứng
Nguyên nhân
Đối tượng nguy cơ
Chẩn đoán
Phòng ngừa bệnh
Cách điều trị
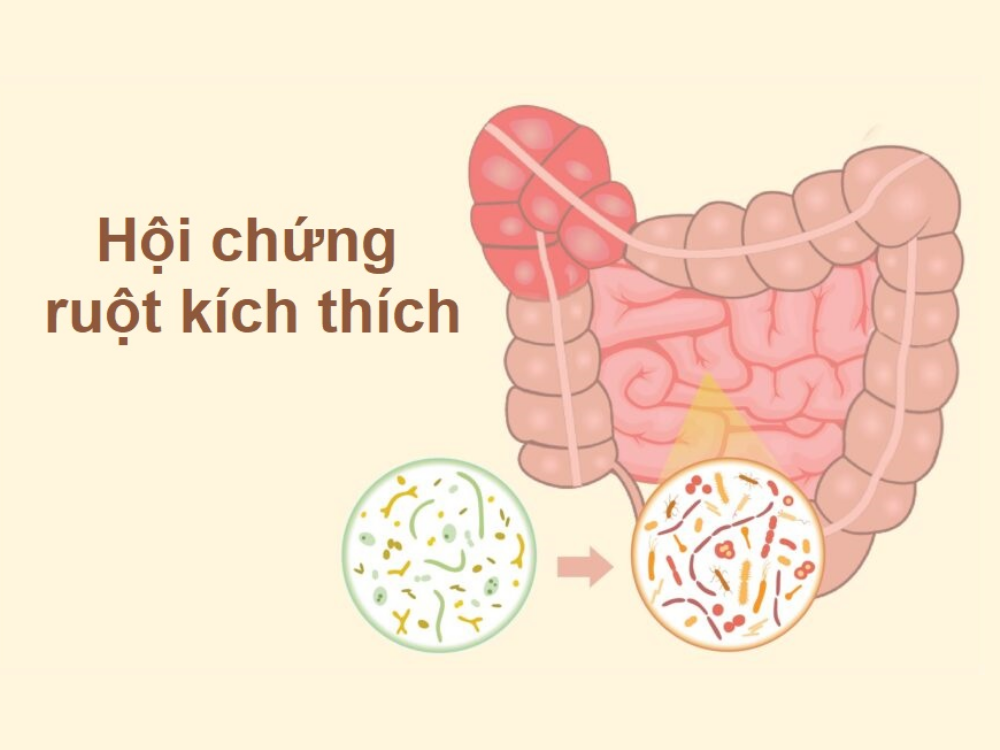
Hội chứng ruột kích thích là gì? Những điều cần biết về bệnh
Hội chứng ruột kích thích (Irritable Bowel Syndrome – IBS) là bệnh lý tiêu hóa thường gặp nhất. Tỷ lệ mắc bệnh chung trên toàn thế giới khoản 11,2%. Bệnh xảy ra ở mọi lứa tuổi, mọi giới. Hầu hết các trường hợp Hội chứng ruột kích thích đều không rõ nguyên nhân trực tiếp gây bệnh. Hội chứng ruột kích thích chưa có chứng cứ làm tăng nguy cơ phát triển ung thư, viêm ruột hoặc tăng tỷ lệ tử vong, nhưng chi phí chăm sóc sức khỏe trực tiếp và gián tiếp khá tốn kém và ảnh hưởng chất lượng cuộc sống người bệnh. Do đó chúng ta cần được hiểu rõ và quản lý tốt Hội chứng ruột kích thích để nâng cao chất lượng cuộc sống.

Khái niệm
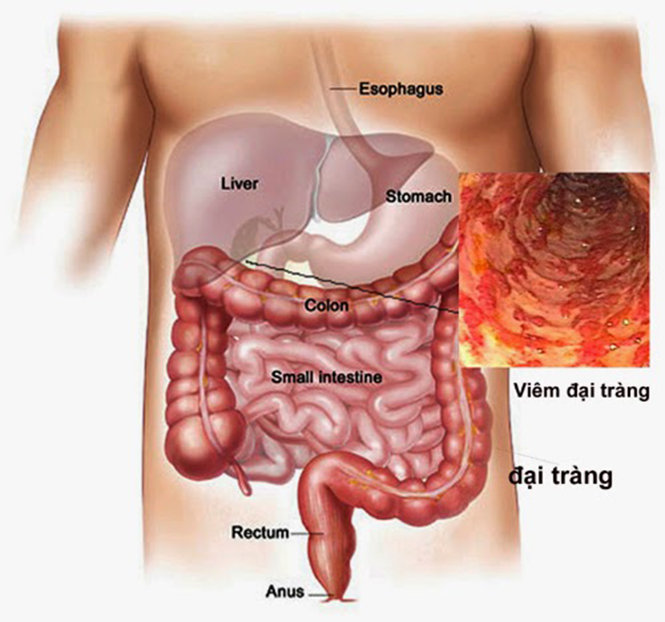
Hội chứng ruột kích thích là rối loạn tiêu hóa chức năng được đặc trưng bởi đau bụng và thay đổi thói quen đi tiêu, bao gồm đau bụng, cảm giác đầy bụng kèm theo rối loạn đại tiện. Không có bệnh lý thực thể đặc thù ở đại tràng.
Triệu chứng hội chứng ruột kích thích
Các dấu hiệu và triệu chứng của hội chứng ruột kích thích là khác nhau với mỗi người. Thường thì các triệu chứng của hội chứng ruột kích thích là:
- Đau bụng: đau bụng dưới
- Tiêu chảy: phân lỏng có thể nhầy
- Táo bón
- Tiêu chảy và táo bón xen kẽ
- Thay đổi số lần đi tiêu
- Trung tiện và chướng hơi
- Không dung nạp thức ăn
- Mệt mỏi và khó ngủ
- Lo lắng và trầm cảm
Những triệu chứng của hội chứng ruột kích thích này có thể tái phát theo chu kỳ không đều và nặng hơn khi người bệnh ở trong trạng thái căng thẳng kéo dài hoặc tiêu thụ các thực phẩm không đảm bảo chất lượng, gây dị ứng cho cơ thể.

Nguyên nhân gây hội chứng ruột kích thích là gì?
Nguyên nhân của Hội chứng ruột kích thích chưa được xác định rõ. Tuy nhiên những yếu tố sinh lý và tâm lý được đề xuất là yếu tố tiềm năng trong nguyên nhân và sinh bệnh của IBS:
- Rối loạn đường tiêu hóa, thay đổi hệ vi sinh đường ruột: Một số bệnh nhân đã ghi nhận các triệu chứng của IBS bắt đầu sau một đợt đường tiêu hóa cấp.
- Viêm
- Quá mẫn nội tạng là tăng độ nhạy cảm của ruột (tăng cảm giác đau nội tạng) quá mẫn cảm với mức độ căng giãn bình thường bên trong lòng ruột và cảm giác đau tăng lên khi có lượng khí trong ruột bình thường; nó có thể là kết quả của quá trình chỉnh sửa lại các con đường thần kinh ở trục ruột-não.
- Chế độ ăn
- Di truyền
- Stress
Hội chứng ruột kích thích được chia thành bốn loại dựa trên các triệu chứng của người bệnh:
- IBS-C (IBS-constipation): Hội chứng ruột kích thích thể táo bón là chủ yếu (40%)
- IBS-D (IBS-diarrhea): Hội chứng ruột kích thích thể tiêu chảy là chủ yếu (35%).
- IBS-M hay IBS-A (IBS- mixed): Hội chứng ruột kích thích thể hỗn hợp (có cả tiêu chảy và táo bón) (23%).
- IBS-U (IBS-unclassified): Hội chứng ruột kích thích không xác định (2%).
Đối tượng nguy cơ
- Trẻ tuổi: IBS có xu hướng xảy ra ở những người dưới 45 tuổi.
- Là phụ nữ: phụ nữ bị tình trạng này cao hơn nam giới gấp hai lần.
- Có tiền sử gia đình bị IBS
- Đối với phụ nữ, bạo hành gia đình cũng có thể là yếu tố vấn đề về sức khỏe tinh thần: lo lắng, trầm cảm, rối loạn nhân cách và tiền sử lạm dụng tình dục ở thời kỳ trẻ em .
Chẩn đoán
Chẩn đoán hội chứng ruột kích thích dựa trên lâm sàng và/hoặc cận lâm sàng:
Lâm sàng
Để hỗ trợ cho quá trình chẩn đoán hội chứng ruột kích thích , các nhà nghiên cứu đã phát triển hai bộ tiêu chuẩn để chẩn đoán hội chứng ruột kích thích và các rối loạn chức năng tiêu hóa khác. Cả hai bộ tiêu chuẩn này đều dựa trên các triệu chứng sau khi đã loại trừ các bệnh lý khác.
- Tiêu chuẩn Rome IV để chẩn đoán IBS (2016): IBS là rối loạn ruột mạn tính, đặc trưng bởi đau bụng tái phát, ít nhất 1 ngày/tuần trong 3 tháng gần đây kèm trên hai tiêu chí trở lên.
-
- Có liên quan đến đi tiêu
- Thay đổi số lần đi tiêu
- Thay đổi hình dạng phân
- Tiêu chí Manning: các tiêu chuẩn này tập trung vào việc giảm đau sau khi đi tiêu, cảm giác đi tiêu không hết phân, chất nhầy trong phân và thay đổi độ đặc của phân. Triệu chứng càng nhiều thì khả năng bị hội chứng ruột kích thích (IBS) càng cao.
Cận lâm sàng
Không có xét nghiệm đặc hiệu chẩn đoán bệnh nên việc chẩn đoán là các xét nghiệm loại trừ các bệnh lý khác.
- Các xét nghiệm loại trừ:
-
- Tiêu phân lỏng là chính: các xét nghiệm chẩn đoán cường giáp, viêm tụy mạn
- Táo bón là chính: xét nghiệm chẩn đoán suy giáp, đái tháo đường, tăng ure máu…
- Đau là chính: siêu âm, soi dạ dày tá tràng.
- Các xét nghiệm cận lâm sàng thường được chỉ định trên bệnh nhân có triệu chứng lâm sàng gợi ý hội chứng ruột kích thích (để loại trừ các bệnh lý thực thể trên đường tiêu hóa).
-
- Xét nghiệm máu: nhằm loại trừ rối loạn do cơ thể nhạy cảm với protein, loại trừ những rối loạn do bệnh lý toàn thân khác.
- Xét nghiệm phân: nếu người bệnh có triệu chứng tiêu chảy, nhằm mục đích kiểm tra trong phân có vi khuẩn hoặc ký sinh trùng hay không.
- Chẩn đoán hình ảnh:
-
- Nội soi đại tràng rất quan trọng có thể giúp loại trừ polyp hoặc ung thư, viêm đại tràng.
- Siêu âm bụng.
- Chẩn đoán xác định hội chứng ruột kích thích:
Nếu có đầy đủ các xét nghiệm cận lâm sàng:
-
- Triệu chứng lâm sàng thỏa mãn điều kiện của tiêu chuẩn Rome IV
- Cận lâm sàng bình thường
Nếu không có đầy đủ các xét nghiệm cận lâm sàng:
- Triệu chứng lâm sàng thỏa mãn điều kiện của tiêu chuẩn Rome IV
- Không có các dấu hiệu báo động sau:
- Tuổi trên 50
- Đi tiêu ra máu
- Sụt cân ngoài ý muốn
- Triệu chứng nhiều về đêm
- Ăn mất ngon
- Sờ thấy khối ở bụng
- Sốt
- Cổ trướng
Điều trị Hội chứng ruột kích thích
Cho đến nay chưa có biện pháp điều trị đặc hiệu, hay điều trị dứt điểm hội chứng ruột kích thích. Mục tiêu điều trị: tập trung làm giảm triệu chứng và cải thiện chất lượng sống cho bệnh nhân.
Điều trị hội chứng ruột kích thích không dùng thuốc
- Giải thích cho bệnh nhân hiểu về bệnh, tránh lo lắng thái quá.
- Tâm lý liệu pháp, thư giãn.

- Chế độ ăn:
- Cần tránh các thức ăn có thể gây khởi phát triệu chứng: chất béo, thức ăn sống, rau tươi, rượu, thực phẩm lên men.
- Nếu táo bón, cần uống nhiều nước, nên ăn thêm chất xơ, rau quả tươi.
- Bệnh nhân nên tự ghi nhận các thức ăn dễ gây kích thích để hạn chế (như lactose, gluten), không nên kiêng cữ quá mức.
- Chế độ ăn hạn chế FODMAPS (Fermentable Oligosaccharides, Disaccharides, Monosaccharides And Polyols) dựa trên cơ sở các nhóm thức ăn giàu FOODMAPS thường gây đầy hơi, tiêu chảy và tăng cảm giác đau bụng. Tuy chưa có bằng chứng đầy đủ về lợi ích thực sự của chế độ ăn giảm FODMAPS nhưng do lựa chọn này khá an toàn và không tốn kém nên cũng thu hút được sự quan tâm áp dụng của nhiều bác sĩ hiện nay.
Điều trị hội chứng ruột kích thích dùng thuốc kết hợp thay đổi lối sống
Điều trị hội chứng ruột kích thích dùng thuốc dựa trên triệu chứng chiếm ưu thế.
- Triệu chứng chủ yếu là táo bón thì có các nhóm thuốc:
- Thuốc nhuận tràng thẩm thấu
- Probiotic: Bifidobacterium lactis DN- 173010 được ghi nhận làm tăng nhu động tiêu hóa ở bệnh nhân IBS-C
- Chất hoạt hóa kênh chloride
- Chất chủ vận guanylate cyclase
- Chất chủ vận trên thụ thể 5-HT4
- Chất ức chế trao đổi natri/hydrogen 3
- Triệu chứng chủ yếu là tiêu chảy có các nhóm thuốc:
- Loperamide
- Chất gắn acid mật: cholestyramine, colestipol…
- Chất ức chế thụ thể 5-hydroxytryptamine 3 (5-HT3)…
- Triệu chứng chủ yếu là đau bụng có các nhóm thuốc:
- Các thuốc chống co thắt
- Tinh dầu bạc hà
- Các thuốc chống trầm cảm
- Probiotics
- Kháng histamin H1
- Triệu chứng chủ yếu là đầy hơi có các nhóm thuốc:
- Thuốc chống co thắt cơ trơn
- Thuốc chống trầm cảm
- Kháng sinh
- Probiotics
Hội chứng ruột kích thích rất phổ biến ở trên thế giới và trong nước. Ảnh hưởng rất nhiều đến chất lượng sống của người bệnh và làm tăng chi phí chăm sóc y tế. Hiện nay chưa có một điều trị đặc hiệu, điều trị dứt điểm hội chứng ruột kích thích. Phương pháp phối hợp điều trị không dùng thuốc và điều trị bằng thuốc đã góp phần cải thiện đáng kể triệu chứng, nâng cao chất lượng sống.
Xin lưu ý: Thông tin trong bài viết chỉ mang tính chất tham khảo. Độc giả vui lòng liên hệ với Bác sĩ, Dược sĩ hoặc chuyên viên y tế để được tư vấn cụ thể và chính xác nhất.